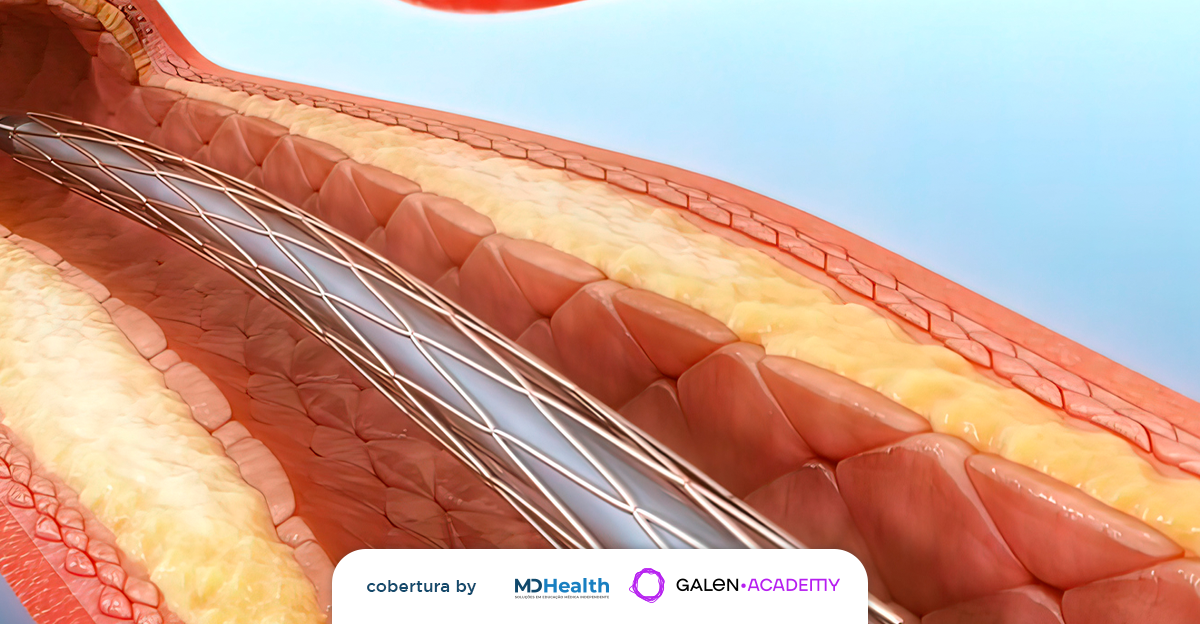
O estudo OPTIVUS (Optical Coherence Tomography versus Intravascular Ultrasound-Guided Percutaneous Coronary Intervention) foi um ensaio clínico randomizado, de não-inferioridade, multicêntrico, aberto com adjudicação cega de desfechos, realizado na Coréia do Sul, comparando duas técnicas de imagem intravascular, o ultrassom intravascular (IVUS – intravascular ultrasound) e a tomografia de coerência óptica (OCT – optical coherence tomography), em pacientes submetidos a intervenção coronária percutânea (ICP).
Angioplastia coronária guiada por ultrasssom intravascular versus tomografia de coerência óptica
Escrito por: Remo H. M. Furtado em 20 de setembro de 2023
4 min de leitura
Referência
Kang DY, Ahn JM, Yun SC, Hur SH, Cho YK, Lee CH, Hong SJ, Lim S, Kim SW, Won H, Oh JH, Choe JC, Hong YJ, Yoon YH, Kim H, Choi Y, Lee J, Yoon YW, Kim SJ, Bae JH, Park DW, Park SJ; OCTIVUS Investigators. Optical Coherence Tomography-Guided or Intravascular Ultrasound Guided Percutaneous Coronary Intervention: The OCTIVUS Randomized Clinical Trial. Circulation. 2023 Aug 27. doi: 10.1161/CIRCULATIONAHA.123.066429. Epub ahead of print.
Sobre o autor
Remo H. M. Furtado
Diretor de Pesquisa do BCRI, Coordenador da Pós-graduação em Pesquisa Clínica da Galen Academy e Professor Colaborador da Faculdade de Medicina da USP

 Vea MedIQ en Español
Vea MedIQ en Español