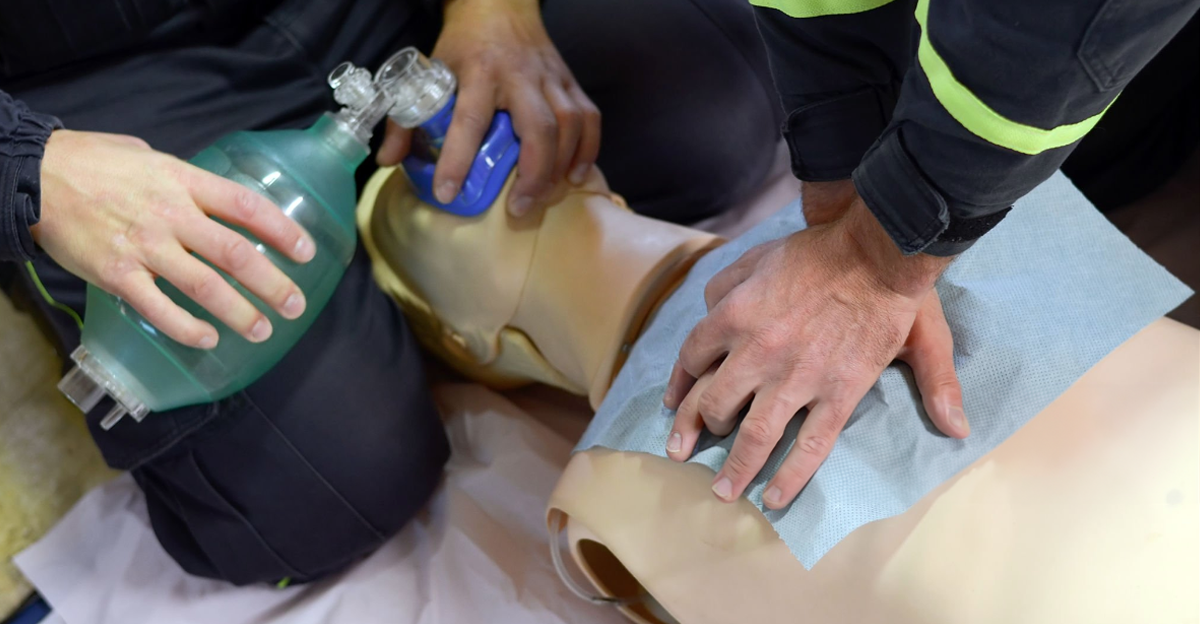
A importância da ventilação com bolsa-valva-máscara apropriada na parada cardiorrespiratória
Escrito por: Remo H. M. Furtado em 17 de janeiro de 2024
4 min de leitura
Referências
Idris AH, Aramendi Ecenarro E, Leroux B, Jaureguibeitia X, Yang BY, Shaver S, Chang MP, Rea T, Kudenchuk P, Christenson J, Vaillancourt C, Callaway C, Salcido D, Carson J, Blackwood J, Wang HE. Bag-Valve–Mask Ventilation and Survival From Out-of-Hospital Cardiac Arrest: A Multicenter Study. Circulation 2023; 148: 1847-1856.
Nichol G, Leroux B, Wang H, Callaway CW, Sopko G, Weisfeldt M, Stiell I, Morrison LJ, Aufderheide TP, Cheskes S, Christenson J, Kudenchuk P, Vaillancourt C, Rea TD, Idris AH, Colella R, Isaacs M, Straight R, Stephens S, Richardson J, Condle J, Schmicker RH, Egan D, May S, Ornato JP; ROC Investigators. Trial of Continuous or Interrupted Chest Compressions during CPR. N Engl J Med. 2015; 373(23):2203-14.
Remo H. M. Furtado
Diretor de Pesquisa do BCRI, Coordenador da Pós-graduação em Pesquisa Clínica da Galen Academy e Professor Colaborador da Faculdade de Medicina da USP

 Vea MedIQ en Español
Vea MedIQ en Español