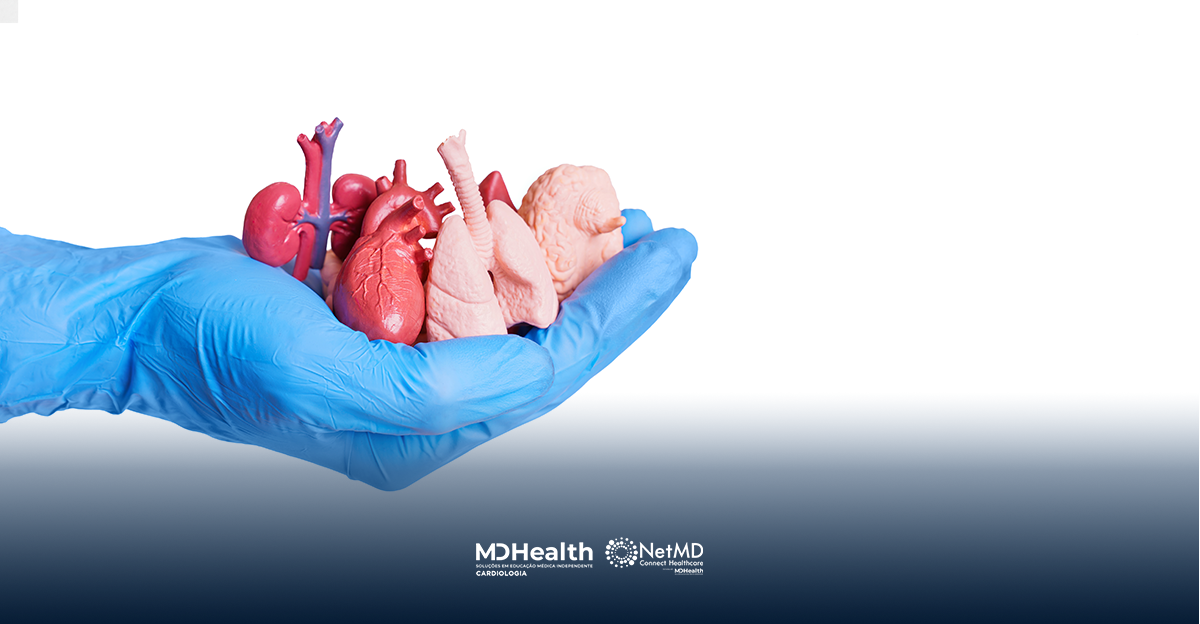
O uso da levotiroxina endovenosa no manejo de potenciais doadores de órgãos em morte encefálica
Escrito por: Flávia Bittar Brito Arantes em 16 de fevereiro de 2024
5 min de leitura
Referências
Dhar R, Marklin GF, Klinkenberg WD, Wang J, Goss CW, Lele AV, Kensinger CD, Lange PA, Lebovitz DJ. Intravenous Levothyroxine for Unstable Brain-Dead Heart Donors. N Engl J Med. 2023 Nov 30;389(22):2029-2038.
Westphal GA, Robinson CC , Cavalcanti AB. Diretrizes brasileiras para o manejo de potenciais doadores de órgãos em morte encefálica. Uma força tarefa composta por Associação de Medicina Intensiva Brasileira, Associação Brasileira de Transplantes de Órgãos, Brazilian Research in Critical Care Network e Coordenação Geral do Sistema Nacional de Transplantes. Rev Bras Ter Intensiva. 2021;33(1):1-11
Flávia Bittar Brito Arantes
Professora Adjunta da Faculdade de Medicina da Universidade Federal de Uberlândia, Docente na Faculdade IMEPAC, Coordenadora Médica do Centro de Pesquisa Eurolatino em Uberlândia e Ex-aluna da pós-graduação de pesquisa clínica Med.IQ.

 Vea MedIQ en Español
Vea MedIQ en Español