O quê?
O estudo Microplastics and Nanoplastics in Atheromas and Cardiovascular Events foi uma coorte prospectiva e multicêntrica que comparou, em pacientes submetidos à endarterectomia carotídea, a associação entre a presença de microplástico e nanoplástico na composição da placa de ateroma e a ocorrência de eventos cardiovasculares.
Por quê?
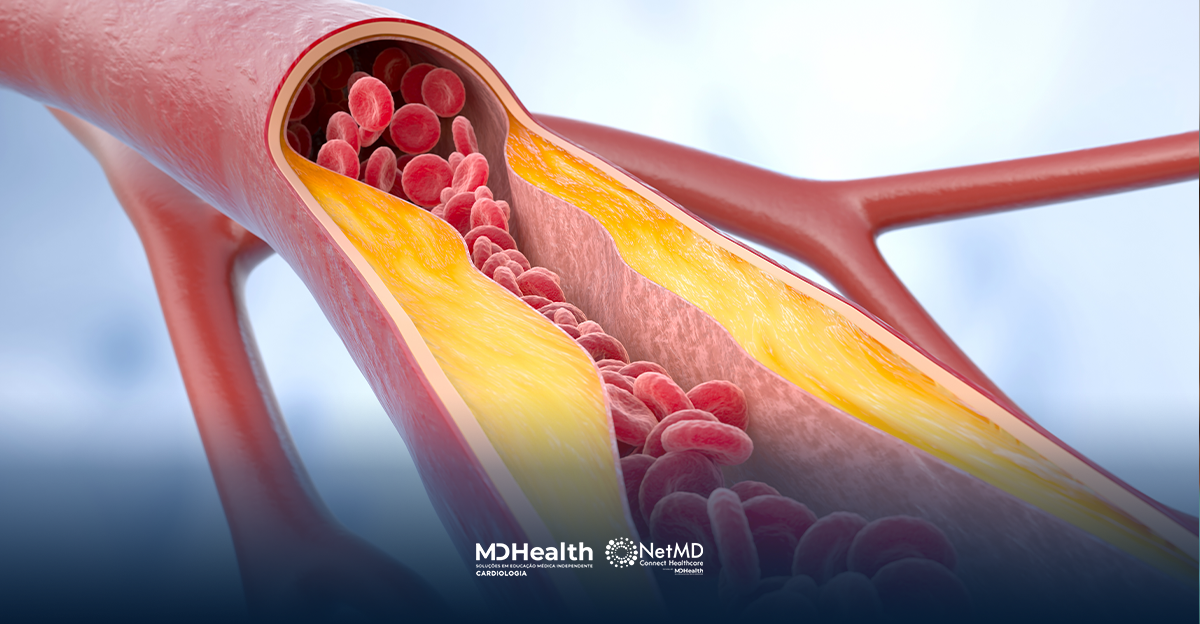
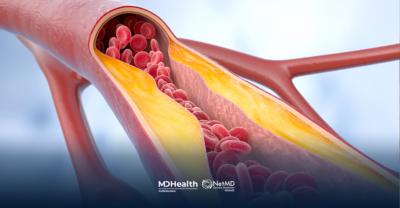
Os plásticos são compostos por uma matriz polimérica associada a milhares de aditivos químicos que lhes conferem propriedades como cor, estabilidade, flexibilidade, resistência à chama e repelência à água. Uma vez na natureza, eles ficam suscetíveis à degradação, o que leva à formação de microplásticos (partículas menores que 5mm) ou nanoplásticos ( partículas menores do que 1000 nanômetros), os micronanoplasticos (MNP)s. Muitos aditivos são tóxicos, incluindo agentes cancerígenos, neurotóxicos e desreguladores endócrinos, como bisfenóis e substâncias perfluoradas e polifluoradas, com potencial de causar inflamação, estresse oxidativo e apoptose no endotélio e no espaço intravascular, em estudos in vitro. Dessa forma, sugere-se que os plásticos seriam capazes de desequilibrar o metabolismo lipídico e aumentar o risco de diabetes, doenças cardiovasculares e acidente vascular cerebral, porém não existem estudos que comprovem essa possível associação em pacientes de alto risco cardiovascular.
Como?
Os autores selecionaram de forma prospectiva 312 pacientes com idade entre 18 e 75 anos de idade, e estenose extracraniana assintomática de alto grau (>70%) da artéria carótida interna, que seriam submetidos à endarterectomia eletiva. Apenas pacientes com doença assintomática foram selecionados para participação, a fim de maximizar as chances de sobreviver ao período pós-procedimento e minimizar a variação interpaciente nos fenótipos de placas.
As amostras das placas de ateromas foram coletadas para análise de 11 MNPs diferentes por meio de espectrometria de massa por cromatografia gasosa de pirólise (uma técnica quantitativa que mede MNPs em combinação e não distingue entre microplásticos e nanoplásticos), e os resultados foram corroborados com o uso de microscopia eletrônica.
O desfecho primário foi uma combinação de infarto do miocárdio (IAM) não fatal, acidente vascular cerebral (AVC) não fatal ou morte por qualquer causa comparando pacientes com placas contendo MNPs versus pacientes com placas que não continham essas substâncias. Os desfechos secundários incluíram níveis de biomarcadores teciduais interleucina-18, interleucina-1β, fator de necrose tumoral α (TNF-α), interleucina-6, CD68, CD3 e colágeno em pacientes com evidência de MNPs em comparação com aqueles sem. A fim de ajustar para confundidores, análises por modelo de regressão de Cox foram feitas levando-se em conta diversas covariáveis, como idade, sexo, valores de colesterol e creatinina e histórico diabetes mellitus (DM), hipertensão arterial sistêmica (HAS) e doença cardiovascular ( definida no estudo como síndrome coronariana prévia).
Estrutura PECOT
Population: Pacientes com ateromatose carotídea submetidos à endarterectomia
Exposition: Presença de MNPs na placa de ateroma
Control: Ausência de MNPs na placa de ateroma
Outcome IAM, AVC ou morte por todas as causas
Time: 33 meses
E aí?
Um total de 312 pacientes que seriam submetidos à endarterectomia carotídea foram triados em 3 centros na Itália. Dos pacientes triados, 8 tiveram acidente vascular cerebral ou faleceram antes da alta hospitalar e 47 tiveram dados incompletos ou foram perdidos durante o acompanhamento. Dos 257 pacientes que completaram um seguimento médio de 33,7±6,9 meses, 150 pacientes (58,4%) tinham uma quantidade detectável de polietileno na placa carotídea excisada, e 31 deles (12,1%) também tinha uma quantidade mensurável de cloreto de polivinila na placa carotídea.
Os autores descrevem (embora não apresentaram a análise estatística) que os pacientes com evidência de MNPs eram mais jovens; mais provavelmente homens e com maior probabilidade de ter DM, doenças cardiovasculares, dislipidemia e tabagismo, além de apresentaram valores de creatinina mais elevados do que aqueles sem evidência de plásticos na placa excisada. Não houve diferença na presença de MNPs em relação ao local de procedência dos pacientes.
O desfecho primário ocorreu em 8 de 107 pacientes (7,5%) no grupo que não tinha evidência de MNPs (2,2 eventos por 100 pacientes-ano) e em 30 de 150 pacientes (20,0%) no grupo que apresentava evidência de MNPs (6,1 eventos por 100 pacientes-ano) em 33,7±6,9 meses ( hazard ratio [HR] 4,53; intervalo de confiança [IC] 95% 2,0-10,27; P<0,001). Na análise de regressão de COX para o desfecho primário, o antecedente de diabetes mellitus também se associou ao desfecho primário (HR 4,76; IC 95% 2,35-9,6).
E agora?
O tema abordado no presente estudo é de grande relevância e deve levantar mais um alerta quanto à associação entre a exposição aos micronanoplásticos na rotina da população global e o risco de doenças crônicas. Historicamente, a exposição laboral às partículas de plástico foram repetidamente relacionada às doenças pulmonares, hepáticas e até mesmo a maior risco cardiovascular. O presente artigo traz um achado relevante, inédito e ricamente ilustrado sobre o achado e os tipos de MNP em placas de ateromas em pacientes de alto risco cardiovascular, bem como sobre a presença concomitante de marcadores inflamatórios nesses pacientes.
Alguns pontos metodológicos do artigo, entretanto, merecem ser vistos com cautela. Primeiramente, a perda de seguimento de 15% dos pacientes poderia ter sido reduzida por um ajuste no desenho do estudo, uma vez que apenas os pacientes que tinham retorno previsto como rotina do serviço tiveram seus eventos avaliados: os autores poderiam ter considerado critério de exclusão os pacientes que não tivessem retorno ambulatorial previsto, por exemplo. Outro ponto que chama atenção é que, apesar do cegamento dos avaliadores em relação ao grupo de alocação dos pacientes com desfechos clínicos, essa análise não foi feita de forma independente e nem foram descritas as definições utilizadas para tal. Outro ponto que chama a atenção é que a tabela de características basais dos pacientes não traz a análise estatística da diferença entre os dados, o que é citado de forma genérica no texto. Um exemplo que gera confusão: o texto descreve que os pacientes com MNPs nas placas de ateroma eram mais propensos a ter diabetes do que aqueles sem MNPs. No entanto, a tabela traz valores numéricos e percentuais inversos (incorretos?), sendo a prevalência de DM2 24% versus 29,9%, nos grupos acima, respectivamente. Ainda nessa linha, a análise por modelo de regressão de Cox mostrou associação do DM2 com os desfechos cardiovasculares com HR de 4,76 (dado apresentado no Suplemento), o que pode ter influenciado a associação do achado dos eventos em pacientes com micronanoplasticos em placa quando comparados àqueles sem (caso a descrição de maior prevalência de DM2 no grupo MNP esteja adequada). Quanto à relação com inflamação, as análises de regressão linear observaram correlações fracas entre a presença de MNPs em placas e os diferentes marcadores testados (como interleucina 6 e TNF alfa), reforçando a possível influência de outros fatores que não somente a presença das partículas de MNP como gatilhos inflamatórios. Por fim, os autores reconhecem e descrevem limitações importantes: como a possível contaminação das amostras com plástico ( durante coleta, transporte e manipulação) e a ausência de avaliação de outros fatores confundidores como exposição à poluição, condição socioeconômica e avaliação dos hábitos do paciente.
Em conclusão, o presente estudo tem importante valor como descritor de possível associação dos micronanoplásticos com a doença ateromatosa e pode ser usado como gerador de hipótese para estudos mais robustos e ponto de alerta inicial para maiores cuidados com a saúde mundial.